LA CORSA PER IL VACCINO: MERAVIGLIE BIOTECNOLOGICHE
A poco più di sette mesi dallo scoppio della pandemia, abbiamo oramai capito che il virus può essere arginato, ma a costo di gravi sacrifici sociali ed economici. La ripresa di una vita ’normale’ passa necessariamente per lo sviluppo di un vaccino, che rappresenta in questo momento l’obiettivo prioritario della ricerca.
La corsa per ottenere uno o più vaccini efficaci è uno sforzo ciclopico, quale mai si era visto in precedenza. Sul sito dell’OMS sono stati registrati almeno136 candidati. Di questi, 126 sono ancora in fase preclinica, ma dieci sono già stati iniettati in volontari umani per testarne la sicurezza (fase 1).
Ci tengo particolarmente a sottolineare l’aspetto della sicurezza: il vaccino verrà impiegato in decine di milioni di individui e quindi è particolarmente importante che sia non solo ben tollerato, ma anche non associato a effetti collaterali importanti e frequenti. La possibilità più inquietante da escludere è che i vaccinati possano mostrare fenomeni di ‘antibody dependent enhancement’ (ADE), cioè un esito dell’infezione ancora più grave di quello che si avrebbe senza essere stati vaccinati. Questo purtroppo è già successo per altre malattie e vaccini. Non lo dico per smorzare l’ottimismo o per incrementare il senso di panico generale, ma solo per farvi capire che anche per chi è totalmente a favore dei vaccini (come il sottoscritto) esiste la preoccupazione di valutare se ci possono essere effetti nocivi, di quantificarli e di soppesarli rispetto ai vantaggi della vaccinazione. Il motivo per cui in genere ci vogliono diversi anni per un vaccino è proprio la cautela che viene adoperata rispetto ai possibili effetti collaterali.
Per alcuni vaccini sono già disponibili i dati della prima fase di sperimentazione e in qualche altro caso siamo già arrivati ben oltre la fase 1. In questo post voglio aggiornarvi sui progetti in stato di maggiore avanzamento, fornendovi anche qualche dettaglio tecnico riguardo alle tecnologie su cui si basano.
1. Virus inattivati
Una delle modalità più tradizionali per ottenere un vaccino consiste nel produrre quantità industriali del virus in questione, che viene poi inattivato mediante varie sostanze o condizioni. E’ una tecnologia vecchia ma molto consolidata, utilizzata per produrre diversi vaccini in uso corrente, tra cui quello anti-influenzale. Dei 10 vaccini arrivati alla sperimentazione sull’uomo, ben 4 appartengono a questa categoria. Il loro sviluppo si sta svolgendo prevalentemente in Cina. Questi vaccini non richiedono l’utilizzo di sofisticate tecniche di ingegneria genetica: basta avere un protocollo per produrre tutto il virus necessario, inattivarlo in sicurezza e mantenerne l’immunogenicità. Il progetto più avanzato su questo fronte è quello della ditta Sinovac. Per produrre questo vaccino, il virus SARS-CoV-2 viene coltivato su cellule VERO (linea cellulare immortalizzata, derivata originariamente da cellule di rene di scimmia). L’inattivazione viene compiuta per mezzo di beta-propiolattone. Lo sviluppo del vaccino e i risultati della sperimentazione preclinica sono già stati pubblicati nella prestigiosa rivista Science. Il vaccino è stato testato nei macachi, dove ha mostrato di essere ben tollerato, di indurre la produzione di anticorpi neutralizzanti e di proteggere dalla successiva somministrazione del virus per aerosol. Poche ore fa la ditta ha comunicato ai media i risultati preliminari di uno studio di fase 2, che sembrano dimostrare la produzione di anticorpi neutralizzanti in più del 90% dei volontari iniettati. Molto probabilmente la terza ed ultima fase della sperimentazione sarà eseguita in Brasile. Infatti, nella fase 3 bisogna dimostrare l’efficacia del vaccino, misurando quante persone si infettano tra coloro che lo ricevono e tra coloro che invece ricevono il placebo. Eseguire questi studi in Cina oramai sarebbe difficile, perché ci sono pochissimi casi attivi. Invece in Brasile l’epidemia è in pieno sviluppo, come tristemente documentano le cronache.
2. Vaccini adenovirali
Di questa tipologia di vaccini ho già parlato in un post precedente. Il vaccino del Jenner Institute di Hoxford, co-sviluppato dalla Advent di Pomezia e da Astra-Zeneca, è proprio di tipo adenovirale. L’idea base consiste nell’utilizzare un adenovirus ricombinante per trasferire il gene della Spike protein di SARS-CoV2 all’interno delle cellule dell’ospite, in modo che queste la esprimano sulla loro superficie e inducano il sistema immunitario a reagire. I virus ricombinanti vengono fatti moltiplicare utilizzando la linea cellulare umana HEK293T. Sulla tecnologia non aggiungo altre informazioni, perché l’avevo già spiegata in dettaglio. Lo studio del Jenner Institute sta procedendo speditamente verso la fase 2/3, con l’arruolamento di 10000 soggetti per gli studi di efficacia. Ovviamente si tratta di un’ottima notizia anche per l’Italia, che è fortemente impegnata su questo progetto. Un secondo vaccino adenovirale, prodotto dalla ditta cinese CanSino, è in fase avanzata di sperimentazione sull’uomo. I promettenti risultati della fase 1-2 sono stati pubblicati sulla rivista Lancet. Dimostrano che il vaccino non provoca effetti particolarmente gravi, a parte dolore nel sito di iniezione, un po' di febbre, mal di testa, stanchezza e qualche dolore muscolare. In compenso, dopo due settimane dalla somministrazione i volontari presentano sia anticorpi neutralizzanti (in vitro) sia linfociti T capaci di eliminare le cellule infettate. La differenza più importante con il vaccino di Hoxford è che il vettore adenovirale su cui si basa è umano, invece che di scimmia.
I vaccini inattivati e i due vaccini adenovirali rappresentano al momento la testa della corsa, anche perché vaccini simili si sono già dimostrati efficaci nella prevenzione di altre infezioni. Tuttavia, alle loro spalle si stanno facendo strada tecnologie più moderne, basate sulla somministrazione diretta di DNA, RNA o proteine.
3. Vaccini a DNA
Il grosso vantaggio degli Adenovirus è che questi riescono a far entrare con grande facilità grosse molecole di DNA estraneo all’interno delle cellule. Tuttavia, lo stesso risultato può essere ottenuto senza ricorrere ai virus. Il gene Spike può essere inserito all’interno di un costrutto non virale, che può essere spinto nelle cellule utilizzando altri trucchi, come la somministrazione di piccole scosse elettriche(elettroporazione). I vettori di DNA e l’elettroporazione sono alla base del vaccino della ditta Inovio, che è in procinto di iniziare la fase 2 della sperimentazione. Un vaccino simile è in fase di sperimentazione preclinica da parte della ditta italiana Takis.
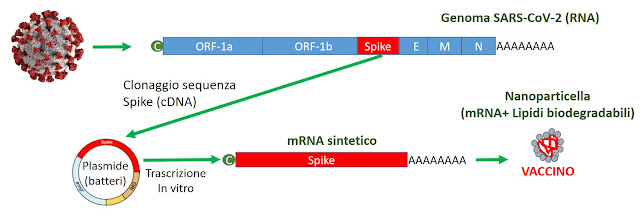
4. Vaccini a RNA
Un sistema ancora più diretto per indurre la produzione della proteina Spike nelle cellule consiste nell’iniezione di molecole di RNA, che possono essere immediatamente tradotte in proteine. Il trucco che si usa per far entrare le molecole di RNA nelle cellule consiste nell’impacchettarle all’interno di nanoparticelle lipidiche. Esiste in rete un filmato molto utile per comprendere il funzionamento di questa tecnologia, anche se non si riferisce direttamente al vaccino anti COVID-19. Due vaccini ad RNA sono entrati nella fase 2: quello prodotto dalla collaborazione tra la ditta americana Moderna e l’agenzia governativa NIAID, e quello sviluppato dalla collaborazione tra BioNTech e Pfizer.
I vaccini a DNA ed RNA hanno grossi vantaggi in termini di biosicurezza, perché non richiedono di maneggiare virus o cellule e possono essere prodotti rapidamente in grandi quantità. Hanno però lo svantaggio di non aver ancora fornito un prodotto efficace per nessuna infezione. Se qualcuno di questi vaccini dimostrerà di funzionare, scriverà sicuramente il suo nome nel guinness dei primati anche per questo motivo.
5. Vaccini proteici
Un ultimo sistema per indurre la formazione di anticorpi contro la proteina Spike è di produrla artificialmente e iniettarla direttamente. Produrre proteine in batteri e cellule con l’ingegneria genetica è abbastanza semplice, ma esistono due difficoltà. La prima è che la proteina prodotta deve indurre una risposta anticorpale potente; la seconda è che la sua conformazione deve essere del tutto simile a quella delle proteine prodotte dal virus. In caso contrario, difficilmente gli anticorpi prodotti sarebbero anche neutralizzanti. Il vaccino prodotto dalla ditta Novavax, anch’esso in fase 1, è costituito dalla proteina Spike prodotta in cellule di insetto, unita ad una sostanza ‘adiuvante’ proprietaria (Matrix-M), che stimola la risposta immune. Il motivo di usare cellule di insetto è che queste sono molto adatte alla produzione industriale di proteine a basso costo, ma allo stesso tempo garantiscono che le proteine prodotte siano ben glicosilate. Come ho già raccontato in un altro post, l’aggiunta di zuccheri nel punto giusto della molecola è fondamentale perché questa abbia una conformazione corretta, capace di indurre la formazione di anticorpi neutralizzanti.
In conclusione, considerando che per tutti gli altri vaccini finora sviluppati ci sono voluti anni di ricerca per arrivare a fare sperimentazione sull’uomo, non si può non restare impressionati. La grande varietà di approcci e strategie arrivate alla fase 1 testimonia l’elevato grado di maturità raggiunto dalle biotecnologie. Di questo passo, la previsione di avere almeno un vaccino per la fine dell’autunno non sembra così inverosimile.



Commenti
Posta un commento